Die Zahnarztpraxis Dr. Mathias Jancke sucht eine/n
Parodontologie
Parodontologie > Die Lehre von den Erkrankungen des Zahnhalteapparates
Eine dauernde Überbelastung mit Bakterien und deren Ablagerungen (genannt Plaque) verursacht eine Entzündung des Zahnfleisches. Manche dieser Bakterien dringen aktiv in das Gewebe ein und geben Giftstoffe ab. Der Körper wehrt sich dagegen mit einer Entzündung. Das Gewebe ist aufgelockert und geschwollen, jede Berührung eröffnet die geschwächte Oberfläche und führt zur Blutung. Daher ist (auch gelegentliches) Zahnfleischbluten ein Zeichen für eine Entzündung. In der Folge wird der Halteknochen um die Zähne abgebaut, bis der Zahn sich lockert und ausfällt. Man könnte sagen, der Körper beseitigt die Eintrittspforte für Bakterien und hilft sich damit selbst, so wie ein Splitter im Finger langsam herauseitert. Der Nachteil daran ist der Verlust der Zähne.
Erstaunlicherweise verursacht eine Zahnfleischentzündung keine Schmerzen, sonst würde die Mehrheit der Menschen ständig mit Schmerzen in der Mundhöhle zu kämpfen haben. Dies ist aber auch der Grund, weshalb sehr viele Menschen auf die anderen Entzündungszeichen (Rötung, Schwellung und Bluten) nicht reagieren und viel zu spät einen Zahnarzt aufsuchen, der sich dieses Problems annimmt. Wegen unzureichender Ausbildung an den Universitäten und des mangelnden Leidensdrucks der Patienten kümmern sich sehr viele Zahnärzte nicht um das blutende Zahnfleisch ihrer Patienten, dabei ist es der Vorbote von drohendem Zahnverlust. Obwohl die Parodontitis (ehemals Parodontose genannt) zunächst sehr einfach zu behandeln ist, wird sie häufig ignoriert. Später folgt der Ersatz der verlorenen Zähne durch Prothesen, die ständig erweitert werden müssen, um den galoppierenden Verfall auszugleichen. Je weiter fortgeschritten der Knochenverlust ist, desto umfangreicher und schwieriger wird die Therapie. Rechtzeitig diagnostizierte Parodontitis und entsprechende Behandlung kann den Zahnverlust verhindern und die Versorgung mit Zahnersatz erübrigen. Abgesehen von den Kosten für Zahnersatz ist es eine Frage der Lebensqualität, die eigenen Zähne zu behalten.
Nicht jeder Mensch ist gleichermaßen anfällig für Parodontitis. Es gibt bisher noch kein zuverlässiges Mittel, das individuelle Risiko zu bestimmen, was aber Gegenstand intensiver Forschung ist. So lange aber darin keine wirklichen Erfolge erzielt sind, müssen wir uns damit behelfen, die Bakterienzahl in der Mundhöhle so gering wie möglich zu halten.
Dieses Konzept ist in der großen Mehrheit der Fälle sehr erfolgreich, bedarf aber der Mitarbeit des Patienten. Wir können die Wurzeloberflächen weitgehend von Bakterien und deren schädlichen Produkten befreien, aber die Neuentstehung liegt sprichwörtlich in der Hand des Patienten. Wer mit der Zahnbürste und anderen Hilfsmitteln gut umgehen kann und dies auch tut, ist vor Zahnverlust weitgehend geschützt. Neben der Therapie ist es unsere Aufgabe, unsere Patienten in der Mundhygiene zu schulen, damit Schäden von vornherein vermieden werden. Dies geschieht durch die Prophylaxe, die professionelle Zahnreinigung durch eine speziell geschulte Kraft.
Selbst wenn es in den meisten Fällen möglich ist, den Knochenabbau zu stoppen, so bleibt die genetisch bedingte Anfälligkeit des Patienten erhalten. Zusätzlich führt eine schon stattgefundener Knochenabbau zu größeren Nischen und Winkeln, die entsprechend schwieriger zu reinigen sind. Patienten mit Parodontitis müssen nach der Therapie in einem engen Intervall gereinigt und untersucht werden.
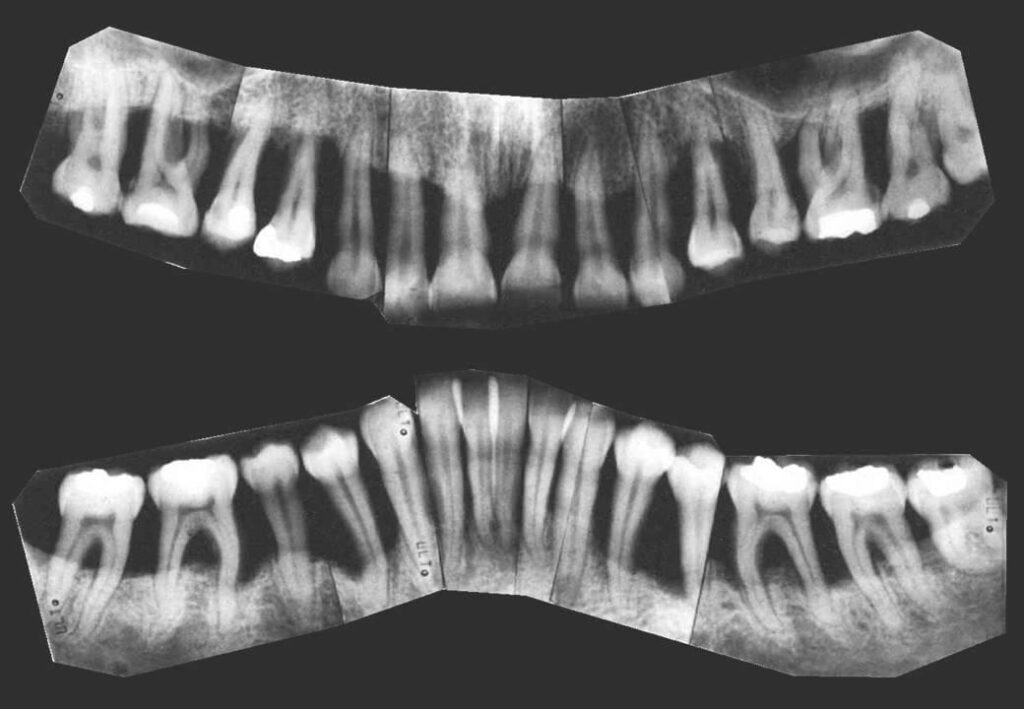
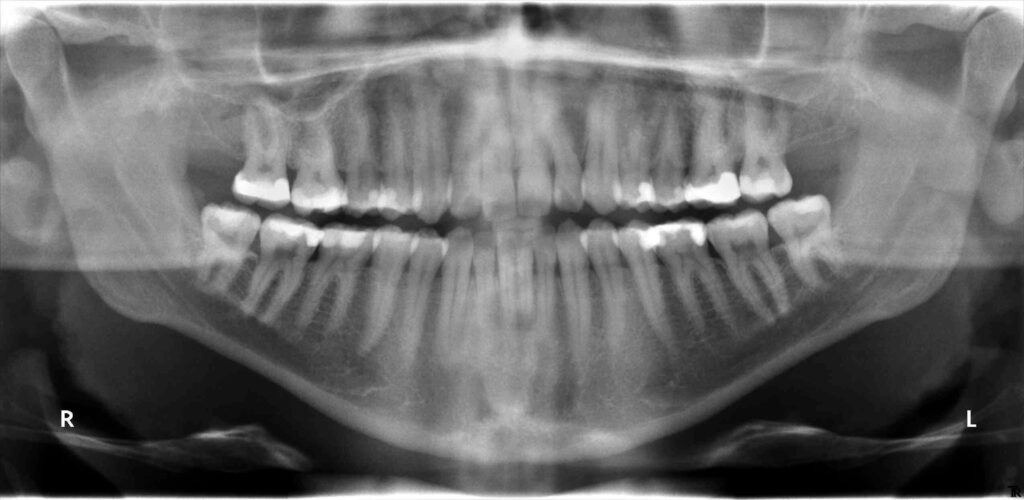
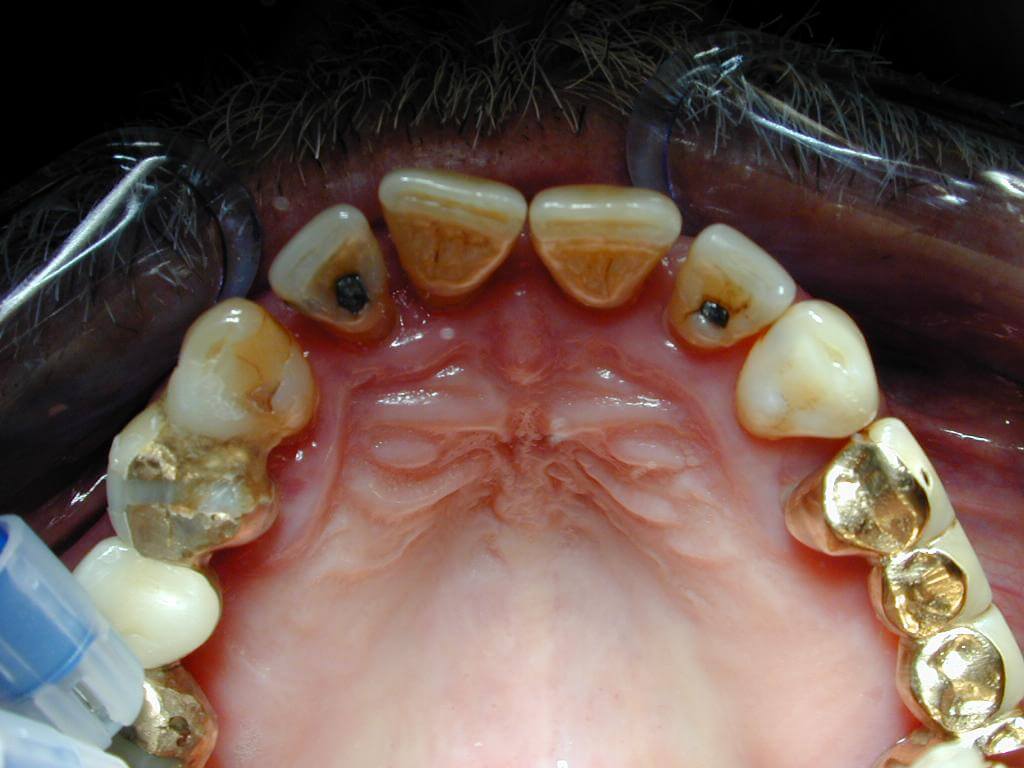
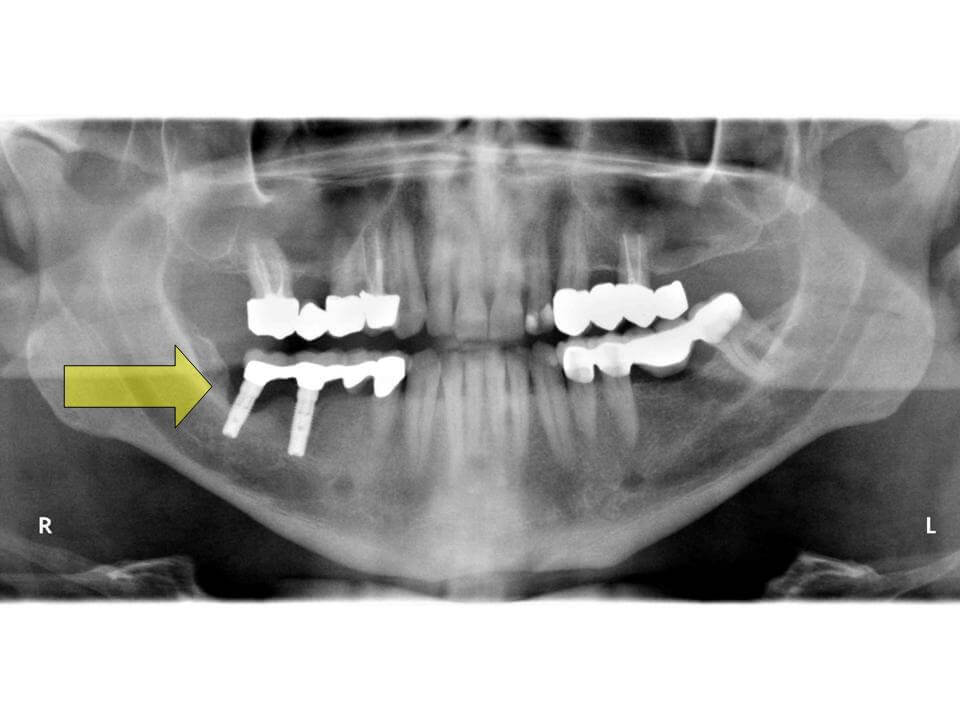
Periimplantitis
So etwas wie Parodontitis gibt es auch an Implantaten, es nennt sich dann Periimplantitis. Der Vorgang ist in etwa der gleiche, nur ist diese Erkrankung sehr viel schwieriger zu behandeln. Eine Zahnwurzeloberfläche lässt sich mit Handinstrumenten oder Ultraschallgeräten abschaben und glätten und so von der Bakterienschicht (Biofilm) befreien. Die rauhe Titanoberfläche eines Implantates lässt sich so nicht bearbeiten. Mit der stark zunehmenden Anzahl der gesetzten Implantate nimmt auch die Verbreitung der Periimplantitis entsprechend zu. Auf Fachkongressen wird davon berichtet, dass ca. 30% aller Implantate ein solches Problem haben. Allerdings lockert sich ein Implantat nicht mit zunehmendem Knochenverlust, da es im Gegensatz zu einem Zahn nicht bindegewebig im Knochen aufgehängt, sondern fest eingewachsen ist. Entsprechend lässt sich ein Implantat auch nicht so einfach entfernen wie ein Zahn (ziehen), der restliche Knochen um das Implantat müßte weggebohrt werden, was einen großen Defekt hinterlässt. Ein Implantat geht erst dann verloren, wenn der gesamte Halteknochen abgebaut ist. Wenn der Abbau aber erst einmal begonnen hat, ist er kaum aufzuhalten.
In jüngster Zeit werden Konzepte entwickelt, freiliegende Gewindegänge von Implantaten zu desinfizieren und den Knochen wieder hoch zu züchten. Dies ist allerdings sehr schwierig, materiell aufwändig und immer mit chirurgischen Eingriffen verbunden.
Deshalb ist die Vorsorge vor entzündlichen Erkrankungen an Implantaten besonders wichtig. Auch dies leistet die Prophylaxe.